El día de hoy se presentó en la 80va reunión de la Asociación Americana de Diabetes los resultados del estudio cardiovascular de ertugliflozina, el VERTIS. Cabe recordar que este es el cuarto estudio cardiovascular de inhibidores del cotransporte renal de sodio glucosa -2. En el año 2015, se presentó el EMPAREG (mis comentarios en ese momento), marcando un antes y después. Previo al EMPAREG, ningún antidiabético había mostrado beneficio cardiovascular más allá del control glicémico, conformándonos en el mundo de la diabetes con que los antidiabéticos fuesen seguros. Sin embargo, EMPAREG mostró que empagliflozina, en una población de prevención secundaria cardiovascular, mostró reducción de eventos cardiovasculares (desenlace compuesto de muerte cardiovascular, infarto no fatal e ictus no fatal), mortalidad cardiovascular, mortalidad total y hospitalización por falla cardíaca. Este estudio fue seguido del estudio CANVAS con canagliflozina, con una mezcla de prevención primaria y secundaria, donde mostró resultados similares. Posteriormente, el estudio DECLARE con dapagliflozina que incluyó 60% de pacientes en prevención primaria, mostró resultados similares a los otros en la población de prevención secundaria. Hasta aquí, la opinión de la mayoría es que corresponde a un efecto de clase y las diferencias en los resultados entre los diferentes estudios se debe a diferencias en las poblaciones incluidas (otro comentario en ese momento). Además, todos mostraron beneficios en disminución de hospitalización por falla cardíaca y menor riesgo de desenlaces renales.
Cuando se anunció que en este congreso se iba a presentar los resultados de VERTIS con ertugliflozina, la mayoría pensábamos, con lo que hemos visto de los resultados fase III de esta molécula, que los resultados iban a ser similar a lo que vimos anteriormente. Tremenda sorpresa cuando enteramos que no era así.
VERTIS incluyó 8000 pacientes, todos en prevención secundaria, aleatorizados a 3 ramas de tratamiento: placebo, ertugliflozina 5 mg por día y ertugliflozina 15 mg por día. Las características basales de los pacientes eran prácticamente idénticos al EMPAREG por lo que compararemos directamente estos 2 estudios. Como se mencionó, en ambos estudios el 100% de los pacientes habían tenido un evento cardiovascular previo. La edad, distribución por sexo, tiempo de evolución de diabetes, control glicémico, presión arterial eran muy similares. La única diferencia es que en EMPAREG sólo 10% de los pacientes tenían historia de falla cardíaca comparado con 25% de VERTIS. Además, en VERTIS se excluyeron a los pacientes con falla cardíaca clase funcional III-IV. Por lo tanto, incluyó más pacientes con falla cardíaca con menos síntomas. El tratamiento de base es similar. Con respecto a los medicamentos que venían utilizando, los pacientes en VERTIS estaban usando un poco más estatinas (81 vs 77%) pero en general es muy similar en ambos estudios.
El desenlace primario en ambos estudios es muy similar, pero hubo una reducción significativa con empagliflozina, no así con ertugliflozina. Se utilizan los datos expresados en tasa por 1000/pacientes año.
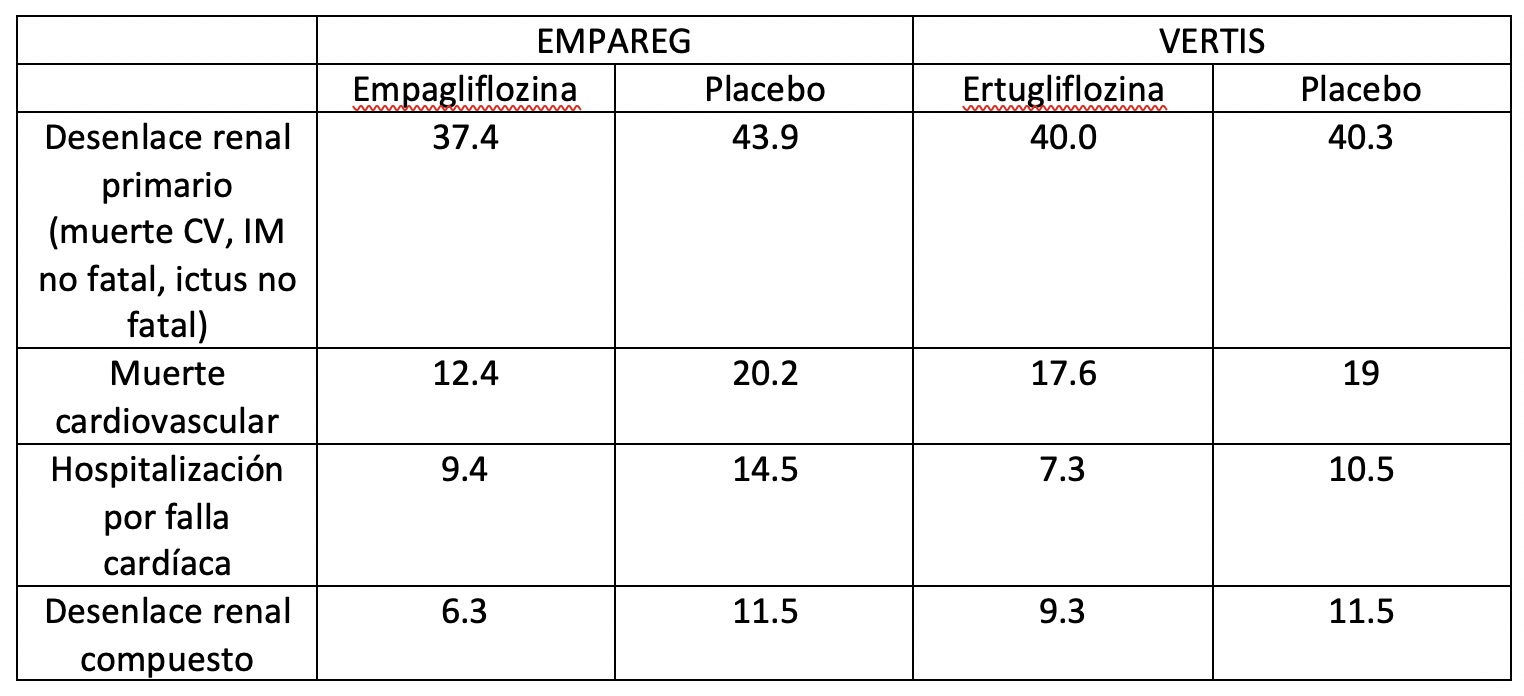
Si comparamos la tasa de todos los eventos en los grupos placebo de ambos estudios, vemos que realmente no hay mucha diferencia. Por lo tanto, nos habla que globalmente la población de ambos estudios, tomando en cuenta lo que comentamos en relación a las características basales, se comportaron de forma muy similar. Dado el beneficio que se ha visto de manera consistente de los inhibidores de SGLT2 en insuficiencia cardíaca, si VERTIS tuvo más pacientes con falla cardíaca, lo esperable es que, en primer lugar, el grupo placebo hubiera tenido más hospitalización por falla cardíaca (que no fue así) y además la reducción con ertugliflozina hubiese sido más marcado. Será que estaban mejor tratados? Si comparamos el uso de inhibidores de enzima convertidora de angiotensina ó antagonistas del receptor de angiotensina II, beta bloqueadores, bloqueadores de mineralocorticoides, no fue muy diferente entre ambos estudios. Por lo tanto, por qué no hubo más hospitalización por falla cardíaca en VERTIS? Lo otro que llama la atención es que la clase terapéutica ha demostrado tener efectos nefroprotectores (menos duplicación de creatinina o caída de 40% en aclaramiento de creatinina, muerte por causas renales ó necesidad de terapia de sustitución renal) y este resultado fue no significativo en VERTIS.
Hay alguna explicación razonable para que VERTIS diera resultados negativos cuando toda la clase terapéutica ha sido positivo? Desde el punto de vista farmacológico, y basados en los resultados fase III de ertugliflozina, no es muy diferente a los otros inhibidores de SGLT2. Ya vimos que el diseño del estudio y las características de los pacientes no explican las diferencias. Cabe recordar que el cambio en el hematocrito explicó en buena medida los resultados de EMPAREG con empagliflozina y no sabemos qué pasó con ertugliflozina. Parte de los resultados beneficiosos del EMPAREG fue mediado por la reducción de ácido úrico y no tenemos los resultados con ertugliflozina. Las otras explicaciones clásicas como disminución de peso, presión arterial fueron similares a lo reportado. Otra teoría es el efecto de los inhibidores de SGLT2 sobre el transportador Na-H en el miocardio, y aquí no tenemos muchos datos aún con relación a ertugliflozina. Por otro lado, desde el punto vista renal, la explicación ha sido hemodinámica por mejoría del reflejo tubuloglomerular y en este sentido no tiene sentido que haya dierencias entre ertugliflozina y empagliflozina. En resumen, no hay una explicación sencilla para las diferencias entre ambos estudios.
Si los resultados del estudio VERTIS se hubiesen presentado antes del 2015, todos estaríamos contentos porque fue neutro cardiovascular (seguro) y redujo falla cardíaca. Sin embargo, a la luz de los estudios cardiovaculares que tenemos hoy en día, donde muchos han dado superioridad, ya no basta con demostrar seguridad, tienen que ofrecer algo más que bajar la glucosa. Cómo ha cambiado el mundo de la diabetes en 5 años, por el bien de los pacientes!
